内視鏡を通してみる病気について
内視鏡を通して、いろいろな病変が診えてきます。
いま、誰もが気になる消化器系の病気「大腸がん」にスポットをあて、その予防も含めて紹介します。

内視鏡を通して、いろいろな病変が診えてきます。
いま、誰もが気になる消化器系の病気「大腸がん」にスポットをあて、その予防も含めて紹介します。

大腸の主な機能は、食物の難消化性成分、いわゆる食物繊維の発酵と水分の吸収です。消化管の最後として便を作り、さらに運搬と貯蓄をかさねて肛門へ送る働きをしています。
大腸は、右下腹部の小腸終末部から、肛門に至るまでの約1~1.5mの管腔の臓器で、大きく結腸と直腸に分かれます。
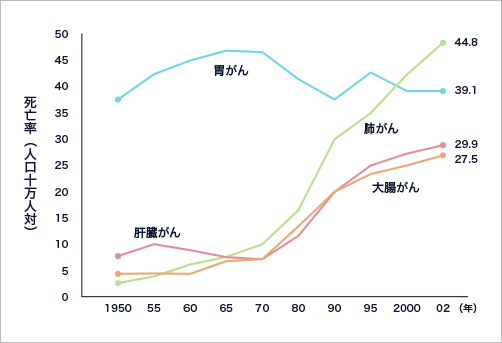
厚生労働省が毎年行っている「人口動態統計」によれば、がんは、日本人の死因の1位を占めており、2位が心臓の病気、3位が脳血管の病気です。日本人のがんによる死亡者数は年間約30万人で、ほぼ3人に1人ががんで死亡していることになります。
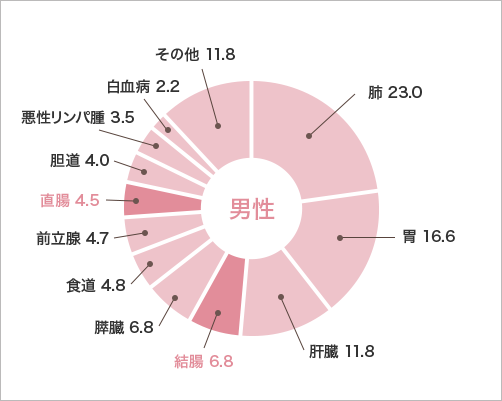
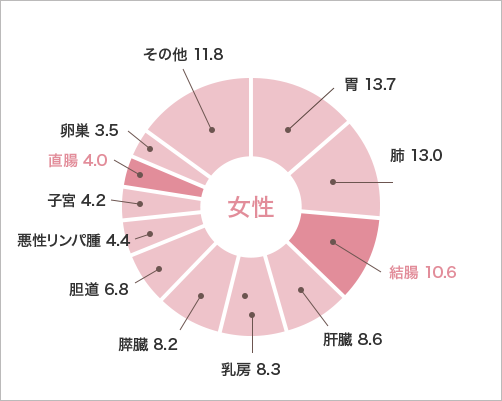
がんによる死亡率(人口10万人に対して)を臓器別に見ると、大腸がん(結腸がん、直腸がんの合計)は、肺がん・胃がんに次いでワースト3位となっています。
男女別にみると、男性では肺がん・胃がん・肝臓がんに次いでワースト4位、女性では胃がんを上回りワースト1位です。年齢別にみた大腸がん(結腸・直腸がん)は、50歳代付近から増加し始め、高齢になるほど高くなります。
大腸がん(結腸がんと直腸がん)での死亡率は、今後も増加するとみられ、特に近年、女性の大腸がんの増加が顕著になっています。
大腸がんとは大きく分けると、結腸がんと直腸がんの二つがあります。盲腸からS状結腸までにできるがんを「結腸がん」と呼び、直腸から肛門までにできるがんを「直腸がん」と呼びます。
大腸がんは、大腸内側の表面にある粘膜の細胞から発生、大腸壁の内部へと深く進行していきます。他の臓器にできるがんと比べ、比較的進行がゆっくりで、早期に発見できれば完治する可能性も高いのが大腸がんです。
大腸がんの発生には、二つの経路があると考えられています。一つは、大腸がんの主流と考えられている粘膜組織が異常増殖し、腸管内に突起状の盛り上がり(ポリープ・腺腫)が、何らかの刺激を受けてがん化するというもの。もう一つは正常の粘膜が刺激を受けて、直接がんが発生する経路です。
早期大腸がんは、ほとんど自覚症状や特徴的な症状もありません。
主な症状は、がんの進行に伴う腫瘍からの出血によって起こる下血・血便・貧血と、がんの発育により腸管の内側が狭くなって起こる便秘・下痢・腹痛・腸閉塞などが挙げられます。特に血便は、痔と勘違いして受診、発見が遅れるケースがあります。
小腸に近い結腸にできたがんは腹痛などを起こしにくく、さらに肛門までの距離が長いため、便中のヘモグロビンが腸の中で分解され、血便かどうかがわかりにくくなります。このため、早期発見が難しく、かなり進行してから見つかることが多いとされています。
がんが大きくなると、出血に伴う貧血のため動悸・息切れを起こしたり、腹部にこぶ状のしこりを感じたりすることがあります。
肛門に近い結腸にがんができると、血液や粘液が混ざった便が出たり、下血がみられたりします。便が腸内を運ばれる過程で固くなっていくため、腸管が狭り、腹痛や便秘を起こしたり、腸管がふさがって激しい痛みの腸閉塞の症状を起こしたりすることもあります。
肛門に非常に近いところの直腸にがんができた場合には、鮮やかな赤色の血便が出たり、排便後にまたすぐ便意を催す残便感を感じたりすることがあります。肛門に近い腸管が狭くなるため、細い形の便が出たり、便秘や下痢を繰り返したりします。 時には、他の臓器に転移したがんが先に発見されることもあります。
がんの予防は、発生自体を防ぐ「一次予防」と、がんを早期に発見・治療し、がんによる死亡を防ぐ「二次予防」に分けることができます。
大腸がんの検診は二次予防になります。食生活が欧米化したのも一因であるともいわれますが、大腸がんを確実に予防できると証明された生活習慣はありません。
現在のところ、運動が有用であり、野菜・果物の摂取は有用な可能性があるとされています。以前は、食物繊維の摂取が大腸がん予防に有用だと考えられていましたが、まだ結論は出ていません。その一方、確実に大腸がんを引き起こすと証明された生活習慣もありません。
遺伝的要因も指摘されていますが、追跡調査の結果、患者の数%に認められる程度で、生活環境が及ぼす影響も無視できません。ただし、喫煙・肥満・加工肉をたくさん食べることや飲酒は、いずれも大腸がんになる危険性を高めるとされています。
大腸がん予防や早期発見につながるものに「大腸検診」があります。
大腸検診には、内視鏡検査・超音波検査・注腸造影などで行う検査があります。大腸がんは早期に自覚症状が殆んどなく、発見が遅れることがありますが、早期に発見すると、他のがんよりも完治する可能性が高いのも事実です。これまで検診を受けていない方は、1~2年に1回程度の定期検診をおすすめします。